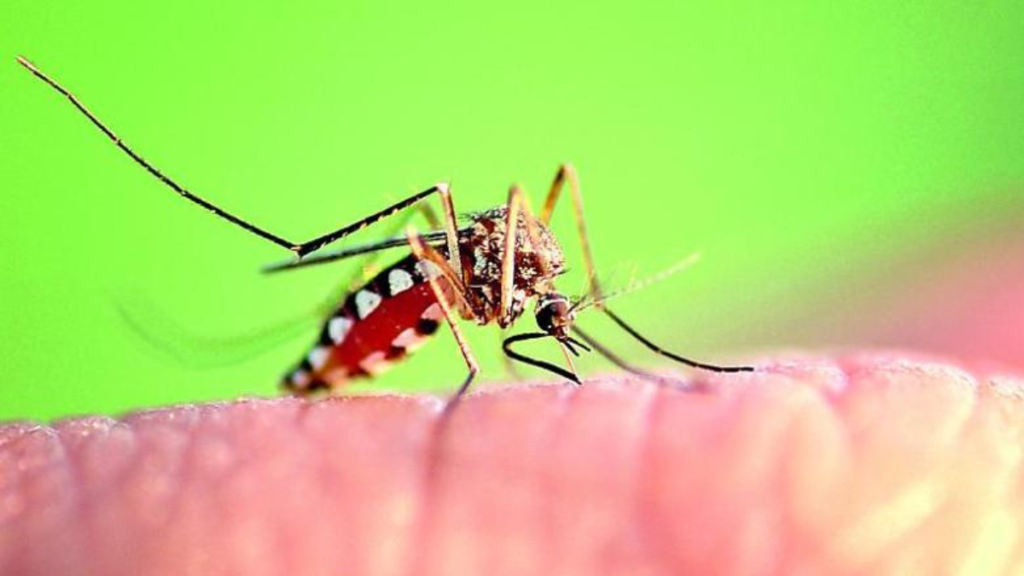
Il virus del Nilo occidentale è tornato a far paura. Negli ultimi giorni l’Italia ha registrato sette vittime legate all’infezione da West Nile Virus (Wnv), un agente patogeno che da oltre vent’anni circola silenziosamente nel nostro Paese e che oggi alza di nuovo il livello di allerta sanitaria. La febbre West Nile non è più una curiosità da cronaca estiva: è un problema concreto per ospedali, regioni e cittadini, soprattutto nelle aree più umide e agricole, habitat naturale per le zanzare vettori e per gli uccelli selvatici che fungono da serbatoio.
L’allarme non è soltanto mediatico. Carlo Federico Perno, responsabile dell’Unità di Microbiologia dell’Ospedale Bambino Gesù di Roma, conferma che la situazione va seguita con estrema attenzione: «Senza dubbio serve attenzione. Nel 2025 sembrano esserci più casi rispetto agli anni precedenti, probabilmente per una serie di casualità che non riguardano il caldo o la quantità di zanzare, ma piuttosto la presenza di uccelli selvatici, serbatoi naturali del virus. E le zone paludose, come l’Agro Pontino o la Pianura Padana, sono maggiormente a rischio».
Il West Nile appartiene alla famiglia dei Flaviviridae, la stessa di dengue e Zika. È un virus che non si trasmette da persona a persona, ma richiede la puntura di una zanzara Culex infetta. Solo in casi eccezionali il contagio avviene tramite trasfusioni di sangue, trapianti d’organo o trasmissione verticale madre-feto. Per questo motivo l’infezione segue l’andamento stagionale delle popolazioni di zanzare e trova terreno fertile nelle zone rurali ricche di acque stagnanti e in prossimità dei corsi d’acqua.
Secondo Perno, il virus non ha la stessa capacità di diffusione di un coronavirus: «È difficile che passi da uomo a uomo, perché il virus ha una trasmissibilità non fortissima. Serve una buona quantità di sangue infetto per provocare un contagio attraverso la zanzara-vettore o attraverso, per esempio, una trasfusione. Non abbiamo evidenza della trasmissione attraverso rapporti sessuali».
Dal punto di vista clinico, la malattia è subdola. Nella maggior parte dei casi l’infezione decorre senza sintomi, ma circa una persona su cinque sviluppa febbre, mal di testa, nausea, dolori muscolari e sfoghi cutanei. Le forme più gravi, circa una ogni 150 infezioni, coinvolgono il sistema nervoso centrale, provocando meningite o encefalite. La mortalità tra i casi neurologici può arrivare al 10%, come confermato dalle cronache di queste settimane. «Non possiamo escludere l’eventualità di forme gravi anche in soggetti sani, anche se sono rare. Nei primi anni di diffusione in Italia abbiamo visto encefaliti in adulti senza patologie, poi guariti. Finora la mortalità ha riguardato soprattutto anziani immunodepressi o con patologie, ma bisogna restare vigili», avverte Perno.
I sintomi più pericolosi da riconoscere sono convulsioni, sonnolenza, disturbi della vista o alterazioni neurologiche improvvise. «Nella maggior parte dei casi i sintomi sono assenti o molto lievi – spiega Perno – ma in presenza di febbre alta o sintomi neurologici centrali bisogna andare in ospedale e sottoporsi al test, non solo nelle zone endemiche come l’Agro Pontino. Questo vale per adulti e bambini, anche se finora non risultano casi infantili gravi».
Oltre alle forme classiche con febbre, cefalea e dolori muscolari, l’infezione può manifestarsi con gastroenterite, disturbi respiratori o cutanei, rendendo la diagnosi più difficile. Proprio per questo gli esperti invitano alla prudenza: in estate, quando gli altri virus circolano poco, un quadro febbrile atipico deve far scattare il sospetto.
La diagnosi passa attraverso test sierologici e, nei casi più sospetti, esami molecolari Pcr. Gli anticorpi IgM specifici possono comparire dopo alcuni giorni dall’infezione e rimanere a lungo, talvolta per un anno. Se il primo test è negativo ma i sintomi persistono, è consigliato ripeterlo. Nei casi gravi, il ricovero ospedaliero consente non solo la conferma diagnostica ma anche il trattamento di supporto, che può prevedere fluidi endovenosi e respirazione assistita in caso di insufficienza respiratoria legata a encefalite.
Ad oggi non esistono vaccini approvati per l’uomo. Alcuni prototipi sono stati sperimentati, ma la prevenzione resta l’arma più efficace: evitare le punture di zanzara. Significa usare repellenti cutanei, indossare pantaloni e camicie a maniche lunghe, soprattutto all’alba e al tramonto, installare zanzariere alle finestre e eliminare i ristagni d’acqua da giardini, sottovasi, ciotole e piccole piscine.
Il virus non è nuovo per l’Italia, ma il bilancio di queste settimane – sette vittime e decine di contagi – conferma che il West Nile non può essere trattato come una semplice curiosità estiva. Le autorità sanitarie monitorano uccelli e cavalli, sentinelle naturali della diffusione del virus, mentre ospedali e laboratori restano in allerta per i possibili nuovi casi. L’estate 2025, segnata da una crescita dei contagi, impone una consapevolezza diversa: la convivenza con il West Nile non è più solo un tema veterinario, ma un allarme sanitario serio.